
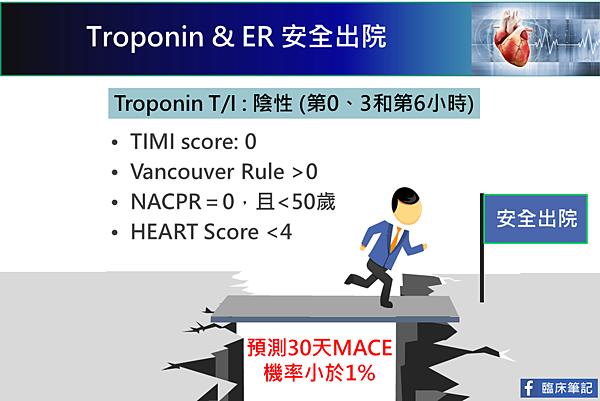
綜合運用以上風險評估法,得到以下結論:
於急診室之0與第2小時,
- hscTn≦99th percentile,
- TIMI score ≦1
- Vancouver score低分,
則為低風險之ACS。
於急診室之0與第3,第6小時,
- TIMI score: 0
- Vancouver Rule > 0
- NACPR=0,且<50歲
- HEART Score <4
則為低風險之ACS。


綜合運用以上風險評估法,得到以下結論:
於急診室之0與第2小時,
則為低風險之ACS。
於急診室之0與第3,第6小時,
則為低風險之ACS。
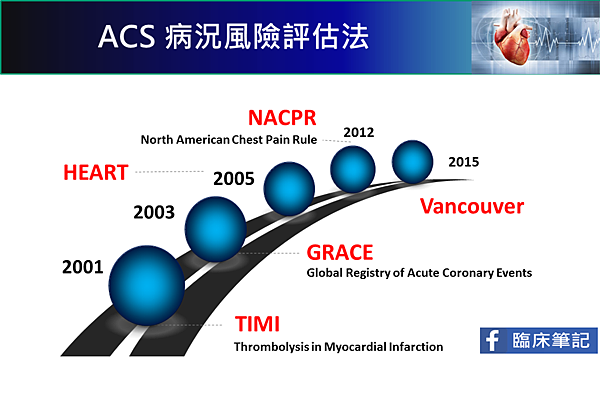
Vancouver score: 如何辨別急性冠心症的風險?(6)
Vancouver風險指數
項目包括,
具備所有條件,即為低風險的急性冠心症,可以出院。
任何一項條件不合,無法排除急性冠心症,再持續檢查。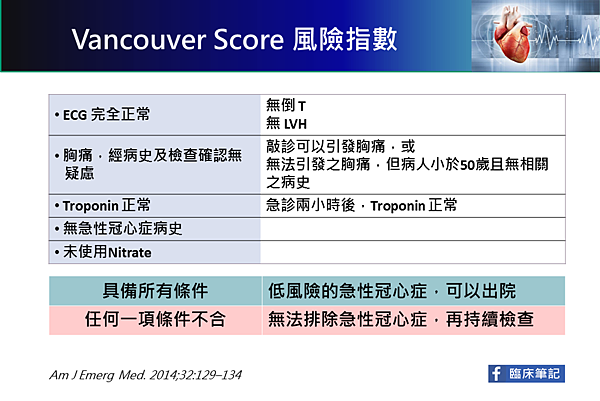
ACPR score: 如何辨別急性冠心症的風險?(5)
NACPR 風險指數 (North American Chest Pain Rule),包括,
只要具備其中任何一項即為高風險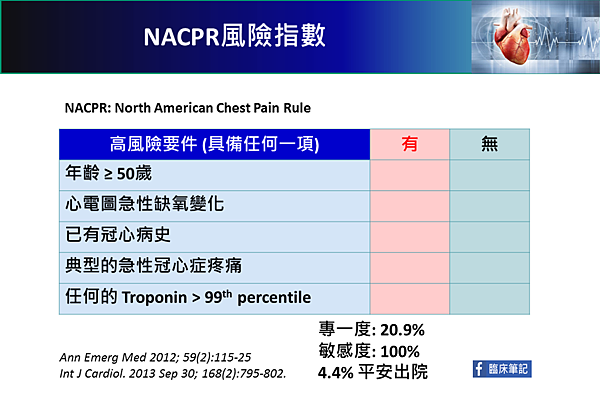
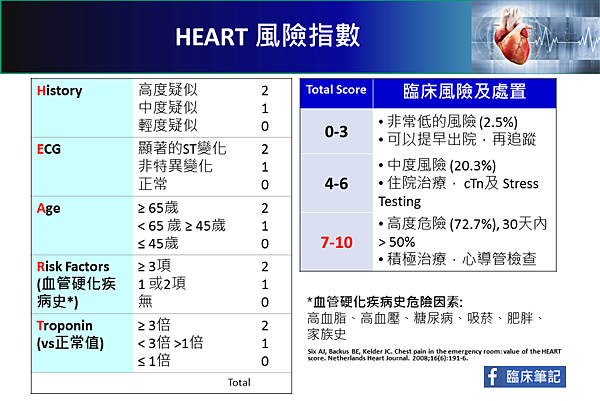
HEART Risk Score: 如何辨別急性冠心症的風險?(4)
HEART風險指數
HEART Score 包括,
History, ECG, Age, Risk Factors, Troponin
0-3分屬於低風險,7-10分屬於高危險,需特別注意,給予心導管介入治療。
GRACE: 如何辨別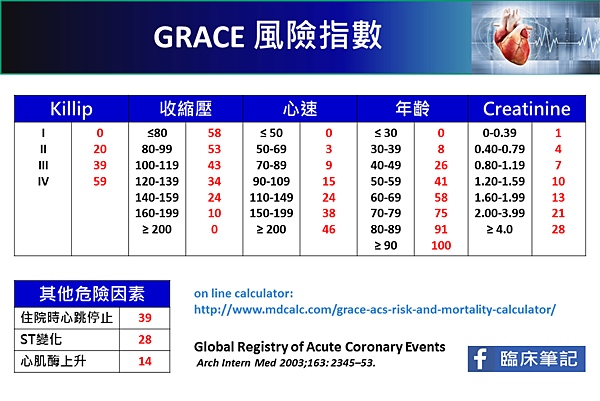
 的風險?(3)
的風險?(3)
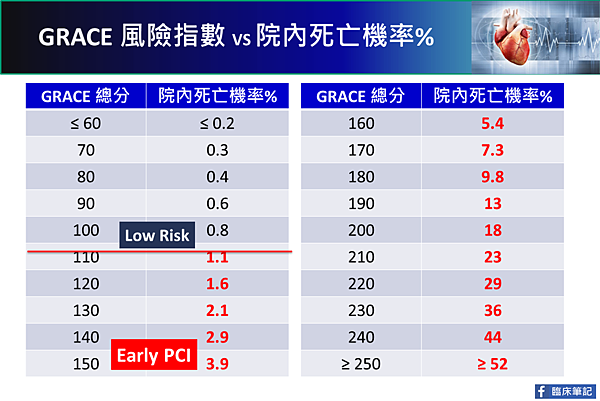
GRACE計分法包含八大項目,計分法複雜,可以直接上網計分。
GRACE on line calculator:
http://www.mdcalc.com/grace-acs-risk-and-mortality-calculator/
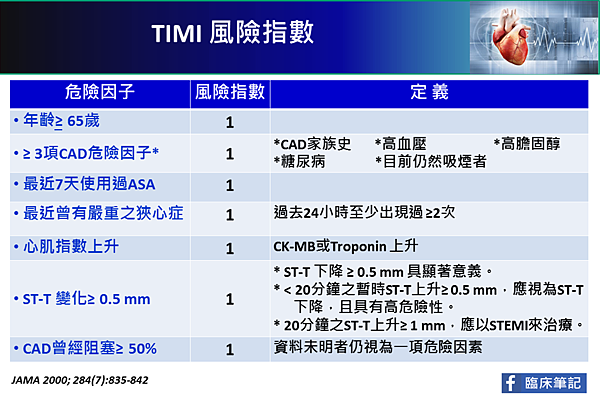
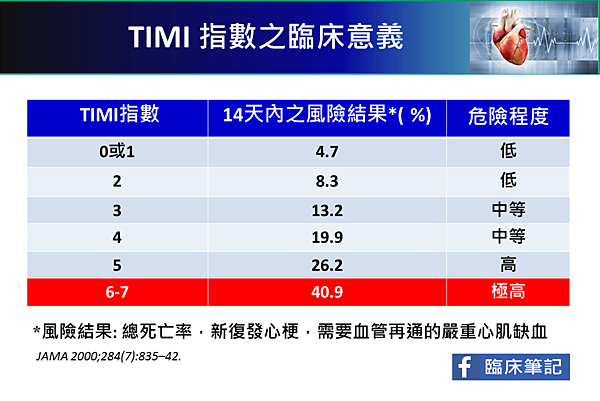
TIMI Score (Thrombolysis in Myocardial Infarction)
風險項目包括,
分數為5即是高風險,6-7則為極高風險
如何辨別急性冠心症的風險?(1)
急性冠心症(Acute Coronary Syndrome,簡稱ACS)在急診室的初步檢查,心電圖與Troponin均無異常。但仍有2.5% to 7.8% 的病人是假陰性而被遺漏。因此,如果Troponin值無異常,再配合臨床風險計評分法(Risk Score Rules),可以降低誤判率,也就是說,這些低風險的ACS病人從急診室出院後,在未來30天內發生大血管事件(MACE),包括急性心肌梗塞,腦中風等,其機率小於1%。
這些臨床風險計評分法,包括:
維持呼吸道通暢之後,必須考慮如何將氧氣輸送給病人。這些給氧方式,包括以下各項:
口對口呼吸 (Mouth to mouth):為了防止感染,可以在病人嘴巴上放置隔離薄膜,薄膜必須具有吹氣可能通過的特性。
面罩對口呼吸 (Mask to mouth):攜帶型的面罩,一端蓋住病人嘴巴,另一端有一開口,讓施救者吹氣。
鼻管:經由鼻孔給予氧氣。
袋瓣呼吸面罩(Bag Valve Mask): 包括俗稱的Ambu Bag,及Venturi mask等。
人工呼吸器(Ventilator):氣管插管後,連接人工呼吸器。
呼吸道急救常犯之錯誤:
呼吸輔助器材種類較多,使用時,由於不甚熟悉,經常發生以下錯誤:
沒有確實做好CAB之基本動作,呼吸道打開不完全。
給氣時,面罩未緊貼臉部,保持密不漏氣。
使用呼吸道器材之種類與需要時機不對,例如應使用面罩,但卻用鼻管。
有明顯呼吸道阻塞(如多痰),未先抽痰或清除異物。
太早或太遲施行氣管插管。
使用Ambu時,擠壓不完全,封口不緊密,擠壓速度過快(不應小於一秒),給予過多潮氣量(不應超過600-800mL)。
氣管插管前,未先測試檢查必需之裝備。
氣管插管前,未先給予100%氧氣。
氣管插管時間過長(總過程超過20秒)
氣管內管放置位置錯誤。
氣管插管動作不正確,壓迫到上顎牙齒。
文◎ 林世崇醫師
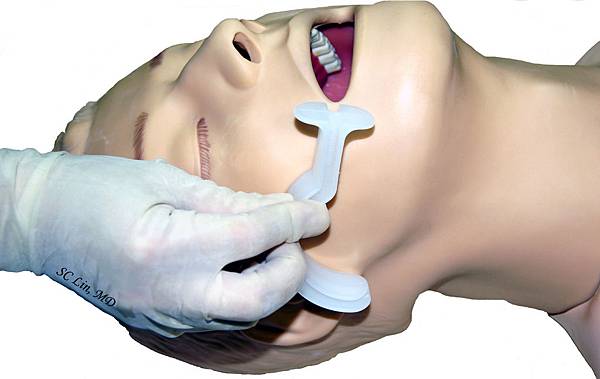
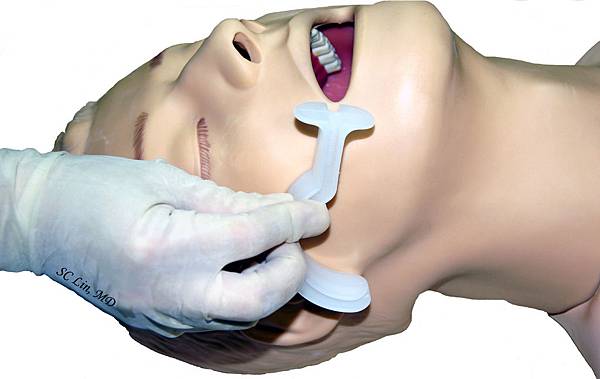
在CPR過程中,建立呼吸道通暢,使用氧氣,避免缺氧,才能增加存活機會。維持呼吸道通暢的方式有以下幾種:
壓額抬顎 (Head-tilt,chin-lift)
突顎法 (Jaw thrust)
器械式方法:使用輔助器材,常用者包括以下各項:
口咽氣道:(Oropharyngeal airway)
鼻咽氣道 (Nasopharyngeal airway)
氣管插管 (Endotracheal intubation)
喉罩氣管(Laryngeal Mask Airway, LMA)
咽氣管氣道(Pharyngotracheal Lumen Airway, PTL)
充氣口咽氣道 (Cuffed Oropharyngeal Airway, COPA)
食道氣管合氣道Esophageal-Tracheal Combitube (ETC)
文◎ 林世崇醫師
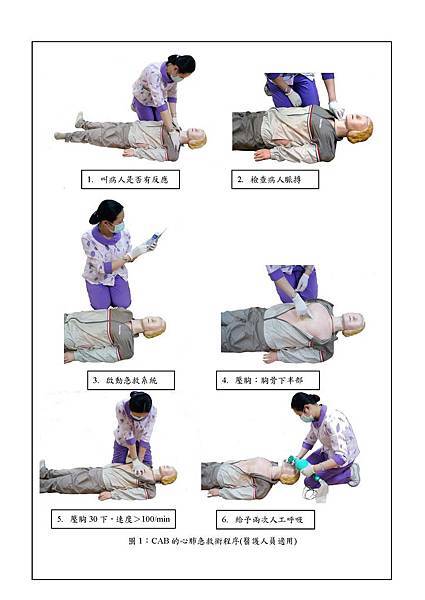
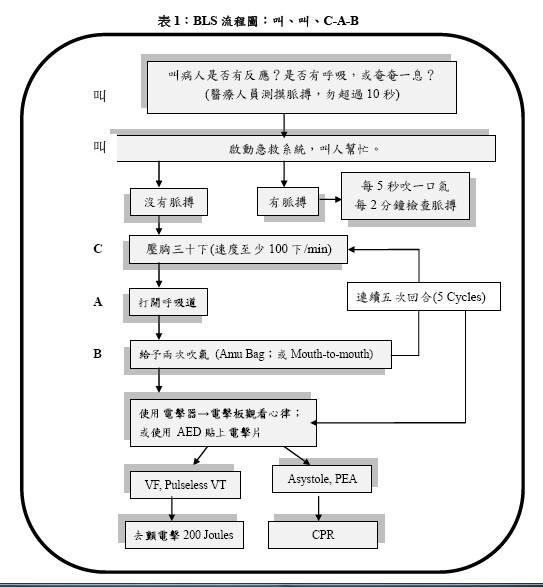
辨認需要CPR的狀況:沒有反應(unresponsive),沒有呼吸,或者僅是奄奄一息(only gasping);醫療人員檢查病人,測摸脈搏,勿超過10秒。
CPR順序改為C-A-B,而非以往A-B-C的急救方式。
BLS急救順序:
1. 先辨識病人狀況,叫病人是否有反應?是否有呼吸,或奄奄一息?
2. 啟動急救系統,請求幫忙(醫療人員測摸脈搏,勿超過十秒),帶來電擊器(Activation)。
3. 若有脈搏,則每每5秒吹一口氣,每2分鐘再檢查脈搏。
4. 若沒有脈搏,則立即以C-A-B壓胸急救 (壓胸每分鐘30下,打開呼吸道,給予兩次吹氣)。
5. 五次CAB(壓胸-吹氣)回合之後→使用電擊器→電擊板觀看心律(paddle look)。(如果使用AED,則打開電源,貼上電擊片),端看心律結果,如果是VF或無脈VT,則給予去顫電擊200 Joules。如果是Asystole或PEA,則持續給予壓胸CPR。
文◎ 林世崇醫師